Spondylolisthésis et kinésithérapie
Rachis et troncEtymologiquement, spondylolisthésis signifie glissement (listhésis) de vertèbre (spondylo). Ce terme pourrait s’appliquer à toutes les vertèbres, dans toutes les directions. Toutefois, le terme s’applique essentiellement à l’antélisthésis, c’est-à-dire au glissement vers l’avant des vertèbres lombaires.
Cette pathologie touche environ 6% de la population générale (peut atteindre 15% chez les japonais et esquimaux), ce qui en fait un affection fréquente dont le diagnostic doit être envisagé dans tout cas de lombalgie.
L’étage L5-S1 est le plus fréquent avec 85% des cas rencontrés, d’apparition jeune (15-25 ans). Les signes cliniques peuvent n’apparaître que bien plus tard. Il est souvent décrit comme spondylolisthésis lythique, c’est-à-dire avec une lyse isthmique, une fracture de la partie postérieure de la vertèbre en réponse aux contraintes majorées biomécaniquement (fig. 1).
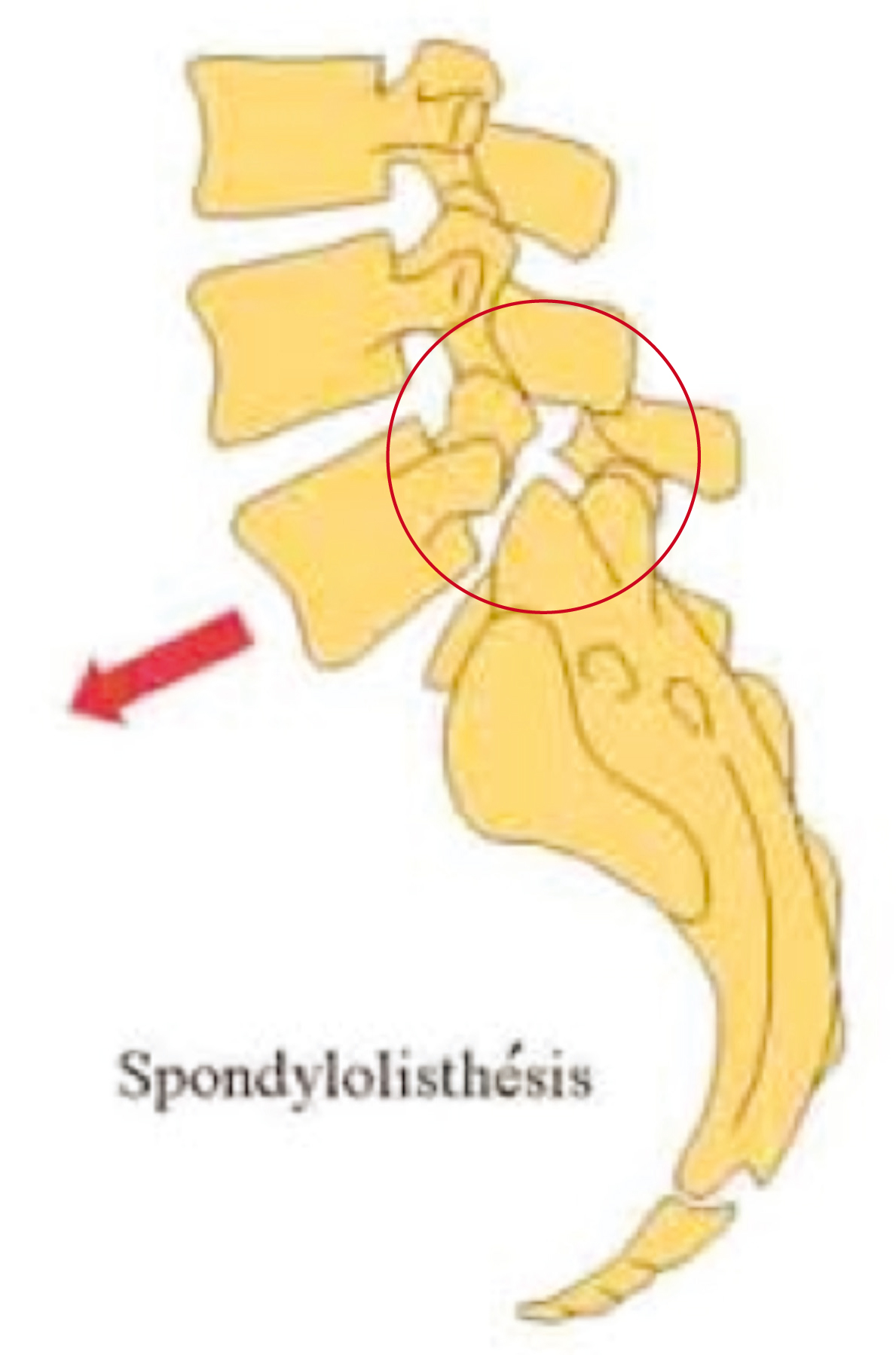 |
| Figure 1 La vertèbre L5 a glissé vers l’avant suite à une lyse isthmique |
L’étage L4-L5 est le second en terme de fréquence (14 % des cas), apparaissant vers 50 ans le plus souvent. Il est décrit comme arthrosique, sans fracture mais avec arthrose en réponse à d’autres contraintes mécaniques.
« On ne se fait pas un spondylo, on a un spondylo ! ».
Ce sont les contraintes biomécaniques qui favorisent l’apparition du spondylolisthésis. Ces contraintes sont liées à la forme du bassin (os iliaque et sacrum), et à son orientation dans l’espace qui dépend aussi des muscles entre les membres inférieurs, le bassin et le rachis.
Tous les spondylolisthésis ont une anatomie particulière de bassin qui se développe pendant la croissance entre 5 et 12 ans. Certains sports comme la gymnastique, la danse classique, le patinage artistique, l’haltérophilie peuvent modifier cette évolution et ainsi augmenter le risque de spondylolisthésis dans ces populations spécifiques (jusqu’à 35 %).
Le spondylolisthésis peut présenter trois grands tableaux cliniques :
- lombalgie mécanique, elle correspond à l’augmentation de l’appui créé par le glissement sur les articulations postérieures. La douleur peut être unilatérale ou bilatérale, mais elle est relativement précise.
- lombalgie discogénique, le glissement de la vertèbre produit un cisaillement au niveau du disque intervertébral, responsable d’une douleur plutôt en barre diffuse et symétrique au niveau lombaire.
- sciatalgie : douleur irradiant dans le membre inférieur, le plus souvent de manière unilatérale. La cause peut être une évolution de la dégénérescence discale mais aussi un kyste osseux au niveau de la fracture de vertèbre.
Classiquement, le spondylolisthésis présente un syndrome rachidien mécanique en position debout prolongée ou allongée à plat, plutôt amélioré par la position assise ou allongée, les hanches repliées.
Les courbures de la colonne vertébrale paraissent majorées, en réaction à la forme particulière du bassin.
Le plus fréquemment, la lyse isthmique n’est pas responsable des douleurs.
Le diagnostic repose prioritairement sur les signes cliniques énoncés précédemment :
- douleurs lombaires
- syndrome rachidien debout
- majoration des courbures rachidiennes
Devant toute lombalgie, l’idée du spondylolisthésis doit être évoquée puis ensuite écartée en fonction des signes cliniques.
La radiographie standard (profil) permet une mise en évidence très simple du spondylolisthésis, un cliché de ¾ permet une confirmation par le célèbre « petit chien » (figure 2).
Il peut être confirmé par le scanner et l’IRM qui permettent d’évaluer aussi le disque intervertébral et la taille du canal médullaire qui est le plus souvent augmenté, et donc ne présente pas de risque de compression.
Le traitement est médical et kinésithérapique. Dans de rare cas un traitement chirurgical peut être proposé (type d’arthrodèse).
 |
|
Figure 2 |
Sur prescription médicale, le kinésithérapeute débute son intervention par la réalisation d'un bilan visant à identifier le "profil" des douleurs du patient:
- quelles sont les circonstances de survenue et quelle est la localisation des symptômes? (unilatéral, bilatéral, en barre diffuse, avec ou sans irradiation dans le membre inférieur)
- la médication éventuelle est-elle efficace?
- les activités socio-professionnelles du patient ont-elles une influence sur les symptômes? (travail posté debout)
- existe-t-il des douleurs récurrentes en deuxième moitié de nuit qui évoqueraient une pathologie inflammatoire ? ;
- le patient présente-t-il un trouble de la "posture"? (déjettement antérieur, « tête en avant du gros orteil ») ;
- confirmation de la non présence des « drapeaux rouges » ; signes cliniques de "gravité" en faveur d’une fracture traumatique ou de pathologie tumorales
- recherche de raideurs articulaires, de tensions musculo-aponévrotiques, de faiblesse musculaire par des tests cliniques.
Dans un deuxième temps, le kinésithérapeute pratique des techniques entrant dans son champ de compétences visant à :
- calmer les douleurs
- libérer les structures rétractées. Le but est de redonner un équilibre mécanique en diminuant l’antéversion du bassin en lien avec les muscles entre le membre inférieur et le bassin. Il faut aussi assouplir les éléments de la colonne vertébrale pour faciliter le mouvement et réduire les contraintes sur la vertèbre en glissement, et étirer certains muscles (droits fémoraux, ischio-jambiers, pelvi-trochanteriens) (fig. 3).
- renforcer les muscles affaiblis, plus particulièrement les spinaux (muscles du dos) souvent déficitaires et laissant ainsi le tronc partir en avant
- entretenir par l'éducation thérapeutique
 |
|
Figure 3 |
Pour limiter l'apparition et l'intensité des épisodes, le kinésithérapeute dispense des conseils :
- ergonomiques (modification du positionnement assis ou debout prolongé, gestes et postures)
- d'entretien de la mobilité (exercices simples notamment d’assouplissement vers l’avant et vers l’arrière)
- d'entretien de la tonicité musculaire (exercice de travail musculaire réalisé de manière autonome par le patient) (fig. 4).
- de reprendre une activité sportive adaptée dans le respect de l’apparition de la douleur, à raison de trois fois une heure par semaine.
 |
|
Figure 4 |
Sacha, 28 ans, présente des douleurs en barre au niveau du rachis lombaire spécialement importantes lors des rendez-vous de chantier qu’il réalise trois jours par semaine dans son activité d’architecte. Il ressent alors le besoin de s’asseoir, ce qui est souvent impossible dans les bâtiments en construction. Après quelques heures passées ainsi, le siège de sa voiture lui permet de réduire la crise mais les douleurs perdurent jusqu’au soir.
Lors des premières consultations en kinésithérapie prescrites après un diagnostic reposant sur la clinique et l’imagerie, Sacha est incapable de tenir allongé sur le ventre ou sur le dos jambes tendues. Cette situation met en exergue la raideur rencontrée au niveau de son bassin, de ses hanches et toute sa colonne vertébrale. Il préfère alors plier les genoux lorsqu’il est allongé sur le dos.
Le travail de kinésithérapie pendant plusieurs séances porte essentiellement sur cette raideur et sur un peu d’antalgie, pour aboutir après 15 séances environ à une absence de douleur dans la vie courante, seules les réunions de chantiers longues restent douloureuses.
Le travail de renforcement musculaire a du s’accompagner d’un travail de prise de conscience de la mobilité, Sacha ayant peu de capacités à se mouvoir avec grâce et agilité.
Une gymnastique type École du dos a permis d’envisager l’avenir sous un aspect préventif et éducatif.


